”血液透析” 圧力の考え方 静脈圧編
こんにちは、CE ガッチです。
ここ数ヶ月「テレワーク」という言葉がたくさん聞こえてくるようになりました。
メーカーの方も病院への訪問規制により、待機業務が多くなり段々とテレワークへ移行しているという事も聞いております。
医療は対面にて患者の表情や症状を確認しながら行っていくと思っているのですが、在宅透析などはその場で対処することが難しいこともありテレビ電話(Skype等)などで対応することもあるという事です。
将来的に在宅での医療が進む(遠隔での医療が進む)時、自分たちはどのように働いていくのか。
時々考えてしまいますね。
さて、本日は透析中の圧力に関する考え方から関連する警報について考えていきたいと思います。
圧力に関して、「これだからこう!」を考えられるようになると患者さんへの「こうしてね」を理論的に説明しやすくなります。
他、OHDFでの考え方等にも使えますので是非考えてみてもらえればと思います。
では宜しくお願いします。

透析に関わる圧力
透析に関わる圧力には何があるでしょうか?
静脈圧
透析室で勤務をしていて一番目にするものは「静脈圧」ではないのかなと思います。
警報でも一番鳴動回数が多いのではないでしょうか?
圧力の動きも多く、穿刺部や体位などとの連動性も高いので血液透析に従事するのであればしっかりと理解をしたいです。
透析液圧
次に目にするのは「透析液圧」だと思います。
透析装置のメーカーにもよるとは思いますが、装置の画面ではだいたいが静脈圧の隣に表示されています。
このあたりから少し対応があやふやになってきます。
今となっては恥ずかしい話ですが私は2、3年目の頃、透析液圧の警報が鳴った際の対応に悩んだ時期がありました。
透析液圧ってダイアライザー関連だから触れないじゃんと。
もちろんそうですが、場合によっては違う事もあります。ややこしいですね。
動脈圧
そして「動脈圧」。
メーカーによって「動脈圧」や「PBI」と若干名称が異なることもありますが、基本的には同じ位置で測定をしているはずです。
動脈圧は「TMP」(膜間圧力差)をより正確に測定するためであったり、後希釈の血液濃縮具合の簡易的な把握や脱血状態の把握に使用されていると思います。
勤務されている施設によっては、動脈圧をモニターしている施設としていない施設もあります。
勿論あるに越したことはないのですが、少し前の機種になるとメーカーによってはオプションであったりするという事もありました。
上記の理由から結果的にコスト的に省かれてしまっている場合もあります。
ですが、とても大切なモニター項目です。
TMP(膜間圧力差)
最後に、少し出てきていましたが「TMP」(膜間圧力差)です。
HDFではおなじみです。2012年の診療報酬改定以降HDFが大幅に普及してからよく聞くようになりました。
膜の経時劣化に関わる事象や低分子蛋白の除去に関わってくる圧力です。
すべてについて詳細を記載しますとすごいボリュームになりそうなので、本日は「静脈圧」について書いていきたいと思います。
静脈圧
透析装置で測定している静脈圧は、名称の通り
です。
測定位置
測定位置は、回路の静脈側エアートラップチャンバ(以下Vチャンバ)です。
少し詳しく書くと、Vチャンバの圧力モニターラインからトランスデューサ保護フィルタを介し、装置受圧口に接続をして測定しています。

どのような圧力を見ているか
Vチャンバにはどうのような圧力がかかっているかを一緒に考えてみましょう。
本記事は大きく影響のある圧力に関して考えています。
実際は、血液粘性や回路抵抗・ファウリング等の影響も考えられますが今回は省いていますので、ご了承の程、宜しくお願い致します。
影響するもの:脱血・ポンプ速度・Vチャンバーまでの回路状態
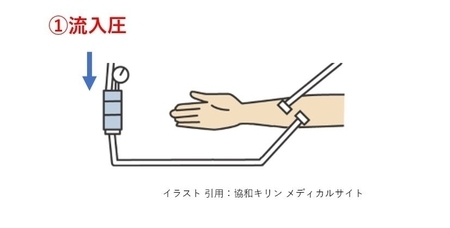
つまり、脱血の状況に影響される圧力です。
この圧力は静脈圧の基本となる圧力です、この力がしっかりしていなければ圧力は掛からなくなります。
脱血が良好であれば流入する血液は保たれているので圧力はしっかりかかってきます、反対に脱血が悪い時は流入が悪くなり、圧力がかからなくなります。
影響するもの:①の因子・落差圧・チャンバー凝固・回路抵抗(折れ曲がり)等
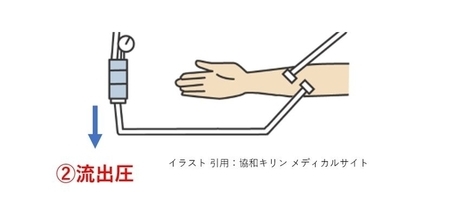
流出圧、つまりVチャンバーから流出する血液の力はチャンバーへのinの力と高さによる落差圧(力としては挙げていますが、基本的には透析中に変化があるものではないです)により規定されます。
そこに回路凝固などの抵抗が発生します。(Vチャンバー出口部までの範囲)
in側の力に変化がなければ、回路凝固により圧力は高くなる方向へ働きます。
影響するもの:①の因子・②の因子・患者体位・血管抵抗(狭窄や径)・カニューレ
の状況(折れ曲がりや血栓、抜針等)等
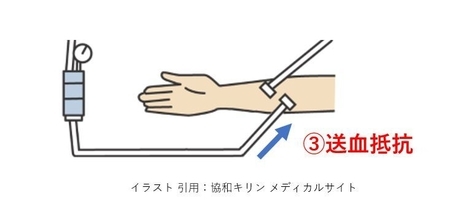
Vチャンバー出口から送血血管の状況を反映します。
血管への流入抵抗に関わるものは、基本的には穿刺・針先関連と体位がおおきな要因になってきます。
穿刺の際に細い血管へ穿刺した、穿刺の際に引っ掛かっている、血管確保が出来ていない、中枢側の狭窄等々です。
針先に関しては、凝血塊や抜針等が考えられます。
体位では腕を曲げていた、上腕をおさえていた等があります。
圧力の変化を考察する
という事で前振りが長くなりましたが、Vチャンバーで測定している圧力は①・②・③の総和です。
次はどの場所の変化が生じるとどのようなことになるのかを考察したいと思います。
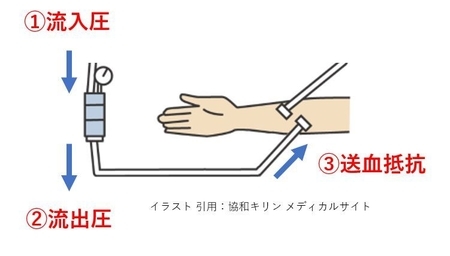
①流入圧の変化
流入圧は静脈圧を規定する基本の圧力になります。
設定されたQBでの送血圧を基本としますので、ここが原因で大きくなること(静脈圧がかかりすぎる事)はないと考えてよいです。(厳密にいえばあるかもしれませんが)
つまり、この部分は圧力が小さくなることしかありません。
では、どのような状況で小さくなるのでしょうか?
前述の影響因子から考えてみますと、
1、脱血状態の不良
2、Vチャンバーまでの回路の折れ曲がりによる疑似的な脱血不良
3、Vチャンバーまでの回路凝固
です、何度も話に出しますがここの圧力が静脈圧のベースになります。
もし下限が頻発するような場合は、脱血状態や回路の折れ曲がりを疑ってみてください。
②流出圧の変化
流出圧に関しては、下げる因子がありません。(基本的には)
つまりここで異常がある場合は、圧力は上昇します。
原因としては、Vチャンバーメッシュ部での血液凝固です。
Vチャンバーでの血液凝固は、経時で大きくなるため急な上昇を伴わない場合が多い(凝血塊の飛んだ場合を除く)です。
これが原因での圧力上昇を認めた際は、クロットの状況を確認しながら回路交換などの対応を検討してください。
ここで詳しくは触れませんが、Vチャンバーでの凝固原因として抗凝固剤の選択や持続注入量不足・炎症反応による凝固亢進などが考えられます。
③送血抵抗の変化
送血抵抗も②同様、異常があった際は基本的に圧力が上昇します。
原因としては回路・血管・外筒留置位置・患者体位が考えられますので分割して考えたいと思います。
1、回路の異常
回路に関して、基本的には折れ曲がり(キンク)です。
気泡センサーや回路クランプ部でのキンク、時には患者さんの身体の下になっていたりもしますので確認してみてください。
2、血管の異常
血管の異常の場合は、基本的に穿刺部よりも中枢側に狭窄や閉塞が存在している場合に静脈圧が上昇します。
狭窄が生じている場合でも、圧の上昇が軽度の場合もあります。
この場合は、当該患者さんにおける同穿刺部位での普段の静脈圧を観察しながら、圧の上昇がないか・その患者さんの狭窄好発部位はどこなのという事の把握も大切です。
3、外筒留置位置の異常
頻回に目にする「針先調整するね」というものです。
血管の内膜剥離による偽腔に留置してしまった場合や径の細い部分への留置、内膜へのぶつかり、静脈弁への引っ掛かり等様々な原因があります。
自身の経験で、発生頻度としてはとても稀ですが、触知できないほどの細い血管に留置されてしまっていたりという事もありました。
これらに関して、手の間隔で針先の位置を調整することがスタンダードでしたが、現在はエコーを使用しての針先調整を行う施設が増えてきています。
エコーで確認をするメリットとして「可視化」があります。
今までは「たぶん細い血管に入っていた」、「おそらく弁に引っ掛かっていたんじゃない?」だったのが、「細い血管に入っていたから位置調整した」、「弁に引っ掛かっていたからぶつからないようにした」というように確定要素を含めるようになります。
私もエコーを使用していた経験がありますので、そのうち記事にしたいと思います。
4、患者体位
これは単純に「腕を曲げていた」や「腕を抑えていた」等、患者の体位起因する事象です。
どうしても横になっていたりすると腕は曲げたくなるものです。
あまりストレスにならない様、体位に気を配ってあげてください。
抜針事故
これまで、送血抵抗に関して上昇する原因を書かせていただきましたが、ただ1つ</u/>圧が下がる重大な事故があります。
それが、「V側外筒の抜針」です。
これは送血抵抗が下がる唯一の原因かと考えます。脱血が良好であった患者で急に静脈圧下限警報が発報した際は要注意ですので覚えていただければと思います。
しかしながら、このような患者さんに関してはある程度予測が可能なことが多いです。
シーネやグローブ、抑制などの予防措置を考慮されている段階と予想されますので、「もしかしたら」を頭の中に置いておくことが大切です。
まとめ
本日は透析に関わる圧力の簡易的な説明と、私の考える静脈圧の詳細を書かせていただきました。
普段、私が後輩に指導することをそのまま書いています。
不足があれば是非ご教示いただき、今後の指導にも活かしていきたいと思っております。
また、本日の内容は私の考えであり、これがすべてではないこともご了承ください。
圧力はすべてを複合した結果のみが画面に表示されていることが多いので、より細分化すると原因分析がやりやすくなります。
皆様のご理解の一助になれば幸いです。
最後まで読んでいただきありがとうございました。
CE ガッチ
”血液透析” 勉強のススメ
こんにちは、CE ガッチです。
「おうち時間」皆様はどんなことをしてお過ごしでしょうか?
私も違わず、休日は家に引きこもりながら子供たちと遊んだり、記事を書いたり、読書をしたりと過ごしています。
近々Zoomというソフトでの会議も決まっていますのでそちらの事も調べたりしています。
このZoom、脆弱性が問題となっている様なのですが、現在はどのようになっているのでしょうか?
そして、間もなく5月に入るという事で、新人の方や新しく配属された方々も職場や自宅で少しずつ余裕を出せる部分が出てきていると思われます。
本日はそんな方々へ、基礎を固めていくものであったりその一歩希のことも勉強できるような本を3種類紹介していきたいと思います。
これで少しずつ地固めを行い、これからの医療人生に生かしてもらえればと思います。
先輩にも勉強しているなと思ってもらえれば、一石二鳥です。
それでは宜しくお願いします。
血液浄化療法ハンドブック2020

この本に関しては、すでに持っている方も多いかと思います。
臨床工学技士養成校でも教科書として使用されていたり、透析技術認定士の教本としても使用されておりますのでこの本がベーシックになっておる方も多いかと思います。
実際私自身もこの本で学び、現在も確認事があった際は開きます。
原疾患に関する事・CDDSの基本構造・HDの基本原理やOHDF・血液透析に関する合併症・患者の管理・血液データの考え方等々、現在も使わせてもらっているという事は、それほど内容も濃く教材として申し分ないものなのだなと感じます。
看護師さんに何か透析を勉強したいから本を教えてと言われた際は、必ずこれをお勧めしています。
しかしながら、フィルターの性能に関することやVAに関する詳細な管理、水処理の関する詳細などに関しては書いていないこともある為その際は別な書籍を購入する必要があるのかなと思います。
現在の最新版は上記の「2020」になります。年度によって表紙の色が変わりますので購入の際は注意してください。
病気がみえる vol.8 腎・泌尿器

こちらもすでにご存じの方も多いかと思います。
有名な「病気がみえる」シリーズ vol.8の腎・泌尿器です。
この本に関しては、題名にもある通り病気に関することが詳細に記載されています。
詳細な本は他にもたくさんありますが、この本はイラストが多用されている事、言い回しが分かりやすいので疾患に関する理解が深めやすいです。
「みえる」を謳っているには理由があるなと思いました。
医学部の方でこの本を使用している方も多く、その分かりやすさを証明していますね。
他の本だと説明が難しく分かりずらい事も多かった中、自分は透析患者さんの原疾患に関する知識や合併症に関する知識はこの本で勉強させてもらった部分が多いです。
小さい頃の歴史漫画や伝記の漫画に似た雰囲気を感じます。
私もこの本を筆頭に「病気がみえる」シリーズは5冊ほど持っています。
是非手に取ってみてください。原疾患がわかると患者さんの疾患に関する新たな一面が分かります。
透析ケア

こちらも有名な 透析医療系の雑誌であり、誰しもが一度は通るものではないのかなと思います。
臨床工学技士に向けてというよりも看護師さんへ向けてとの印象が強い本誌ですが、様々な特集は良くかみ砕かれとても分かりやすいです。
イラストもたくさん入っていますので読みやすいです。
そして、月刊の雑誌という事もありその時々での最新を知ることが出来るのもメリットです。
また、別冊として年に二回ほど特集号が出版されます。
この別冊に関しても、「まさにこれ知りたい」内容が多くあり面白いです。
まとめ
本日はいつもと少し趣向を変えてみましたがどうでしょうか?
医療系の雑誌や参考書って思ったよりも種類があって、どれを買って良いかわからなくなることが多いです。
今回は、まず初めに購入を考えるものとして3種類ばかりですが紹介させていただきました。
少し深いところまで知りたい際は、関連するそれぞれの専門書を探してみてください。
そちらに関しても今後おすすめの書籍を紹介させていただければと思います。
外出自粛が続く世の中です。
「おうち時間」を少しでも有意気に過ごせる一助にしていただければと思います。
本日も最後まで読んでいただきありがとうございました。
CE ガッチ
参考サイト
・協同医書出版社(血液浄化ハンドブック)
・病気がみえる/公式サイト | メディックメディアの「病気がみえる(病みえ)」公式サイト。医学生、看護師他、医療従事者共通のテキストとして大人気。心音、呼吸音、3d人体骨格コンテンツもあり。(病気がみえる)
”血液透析” ECUMについて考える
こんにちは、CE ガッチです。
最近、ECUMのタイミングとQBで悩んでいます。
読んでくださる方も疑問に思ったことがあるのではないでしょうか?
どうでしょう?
恥ずかしいことながら初めてこの疑問を持ち始めたのは透析に従事して7.8年も経過した頃でした。
当時少しばかり関連する論文を読んだ記憶があるのですが、記憶としてうっすらとしか残っていません。
良い機会と思い再度疑問にぶち当たっている今、情報を整理しながら改めて私見も含めて考えていきたいと思います。
少し私見が多い内容になるかもしれません、温かい目で見守っていただければ幸いです。
よろしくお願いします。

ECUMとは
まずは、そもそもECUMとは何なのかを復習します。
ECUMとは、Extra Corporeal Ultrafiltration Methods:限外濾過法の略です。
この名前が示す通り、
です。つまり除水のみです。
HDの原理は拡散・限外濾過です。
このうち、拡散を担うものは「透析液」になります。
つまり、限外濾過のみになるという事はこの「透析液」の循環無しに治療を行います。
(治療には使用しないので、”使用しない”と言われることが多い)
しかしながら、除水するにも血液側と機械側での密閉回路が必要になります。
この密閉回路を作るために、準備をする際は透析液を使用してフィルターの透析液側を満たすことになります。
ECUM施行の際は、透析液がフィルターに流れないので透析液は使用しないと言われています。
血圧低下に効果がある?
ECUMに関して、このようなことは聞いたことがないでしょうか?
「血圧が下がりにくい」
これはなぜなのかを考えたいと思います。
除水を行った際に血圧が下がる理由は様々あると思いますが、主な理由は「水分除去」によるボリュームの減少です。
それでは限外濾過にしても変わらないのでは?と思われるかもしれませんが、その後の動きが変わってきます。
血液は水分が除去されればそれを元に戻そう(補填しよう)という恒常性が働きます。
それがこの数年でよく耳にするようになった「プラズマ・リフィリング」(血漿再充填)というものです。
一般的によく聞くようになったのは、「I-HDF」の開発があったからだと思います、効果の一つに「還流面積増大によるプラズマ・リフィリングの増加」がありましたね。
この「プラズマ・リフィリング」に関する動きが変わってくると考えます。
プラズマ・リフィリングの駆動力は主に浸透圧差です、つまり浸透圧の動きに変化が生じるために血圧の動きが変わってきます。
血管内水分を保つ浸透圧には、
の2つがあります。
ECUMに関しては、1の血漿浸透圧が関わってきますので、今回は血漿浸透圧について少し考えてみたいと思います。
血漿浸透圧とは
電解質に起因する浸透圧です。
具体的にはNa、K、GL、BUNになり、おおよその血漿浸透圧は下記の式で表されます。
様々な方がたくさんの媒体で書いていますので、見たことがある方も多くいらっしゃるかと思います。
上記の式でK・Gl・BUNは、拡散により除去されていきます。
一番大きく影響してくるのは「BUN」です。
個人差はありますが、治療前を80mg/dL・治療後を20mg/dLと仮定します。
このBUN60mg/dlの差で浸透圧は約21sm/L下がるわけです
これが水分を引き込む力の減少となり、除水とのバランスが崩れた時点で血圧が低下していく事になります。
膠質浸透圧とは
膠質浸透圧とは、血漿タンパクによる浸透圧です。
治療の方針によりますが、前後でのアルブミン値の大きな変化はないと考えます。それに伴って膠質浸透圧も大きな変化はないと考えます。
しかし、考慮すべきこととして、
高齢透析患者さんの中には、近年言われるフレイル・サルコペニアでの常時低アルブミン血症があること
ハイパフォーマンスなODHF・ハイパフォーマンスな膜を使用しての治療における高度なアルブミンの漏出を考えると、後半での膠質浸透圧低下も発生しているだろうとのこと
があげられると思います。
低アルブミン血症や高度のアルブミン漏出は、後半でのECUMに影響を与える可能性があると考えます。
また、ECUMにおいては、2005年の片山俊郎ら「生体インピーダンスと血漿膠質浸透圧の同時計測による生体内水分量の推定」では後半にかけて上昇していくとの報告もあります。
これはECUMでの限外濾過ではアルブミンはリークしないことが原因であると考えます。
前後に関しては
これらから、浸透圧の事を考慮すれば
と考えられます。
もし、医師による継続でのECUMありきな除水指示(~以上残ったらECUM追加等)の場合で、毎回ECUM切り替え時に血圧が…という患者さんがいらっしゃる場合は、一考する価値もあるかもしれません。
しかしながら、BSMによってはECUMを先にしてしまうとI-HDFに移行ができなかったりと問題も生じますので、ご施設にあった運用を考えていただければと思います。
QBを下げるかどうか
次はECUM時のQBに関して、下げる意義があるのかを考えたいと思います。
先に自分の考えを書かせていただくと、「そこまで影響しうる大きな意味はない」です。
いろいろと調べていても、理論的な根拠は見つけることが出来ず説明が難しい部分ではありますが、いくつか個人的な考えを書かせていただければと思いますので優しく見守ってください。
まずは下げる際の発生しうるメリットを考えてみました。
です。
発生しうるデメリットも考えてみました。
上記に、現在自分が考えられることを羅列させていただきました。
振り返ってみると、QBを下げてこのメリットを実感したかと言われれば「?」な部分が多いです。
しかしながら、デメリットを振り返った際に「1」と「2」に関しては何度か経験をしたことがあります。
「1」に関しては、除水速度はQBの30%以下・ヘマトクリット値を考慮しなければなりません。後半のヘマトクリット上昇を考えればもう少し上限は下がるかもしれません。
これらから、個人的な考えではQBは下げなくても良いと考えます。
しかし、前提として透析室の方針であったり先輩からの教えであれば、しっかりと守ってください。
はっきりとしたエビデンスなどがないという事は、先輩方が意義を考えて行っているという事です。
そのことは、考慮すべきです。
まとめ
以上、本日は個人的な考えが多い内容でしたが、少しでも参考にしていただければ幸いです。
自分も今回記事をまとめる中でリサーチをしながら、先輩の意見を聞きながら改めて知識を頂きました。
ちょっとしたことでも疑問に思った際は、調べてみると力になります。
本日も最後まで読んでいただきありがとうございました。
CE ガッチ
参考サイト
臨床工学技士TAKAの本音 | 人工透析について患者さん、看護師、コメディカルに役立つ情報を発信していきます。
参考文献
片山俊郎・佐藤哲大・湊小太郎 「生体インピーダンスと血漿膠質浸透圧の同時計測による生体内水分量の推定」生体医工学会誌 43.(4).2005